Introduction
L’articulation de l’épaule (scapulo-humérale) met en rapport la glène de l’omoplate et la tête de l’humérus (os du bras). La glène correspond à une surface cartilagineuse plate et relativement étroite, assimilable à un « tee de golf», alors que la tête humérale apparaît comme une volumineuse sphère cartilagineuse, assimilable à une « balle de golf ».
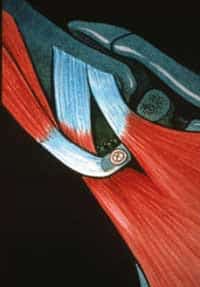
Cette absence de congruence (« discongruence ») entre ces deux surfaces articulaires, permet d’offrir l’articulation la plus mobile de l’organisme (avec un arc de circumduction de 360°), mais expose également aux luxations ou déboitements articulaires. Il est donc logique qu’elle soit aussi la plus instable des articulations chez l’Homme. Pour améliorer la relative instabilité articulaire, la glène est prolongée sur toute sa circonférence par un bourrelet (ou labrum), sorte de « parapet » fibro-cartilagineux augmentant la concavité du « tee de golf » (comme un « pneu monté sur une jante »).
Enfin, il faut ajouter les ligaments gléno-huméraux réalisant un « hamac » tendu entre les 2 pièces articulaires et jouant le rôle de soufflet articulaire.
Définition
Instabilité
Répétition d’épisode de luxation et/ou de sub-luxation, d’origine traumatique ou non, uni- ou plus rarement multidirectionnel, involontaire ou plus exceptionnellement volontaire.
Luxation
(vulgairement « déboitement ») C’est une perte de contact complète et permanente des surfaces articulaires, nécessitant l’intervention d’une tiers personne pour sa remise en place.
Sub-luxation
Par opposition à la luxation, c’est une perte de contact incomplète et transitoire des surfaces articulaires que le patient parvient à réduire seul (« auto-réduction »).
EDI (Épaule Douloureuse Instable)
ou « Epaule Douloureuse Instable » qui traduit des épisodes de sub-luxation à minima non ressentis comme tel par le patient, et se traduisant uniquement par des douleurs lors de certains mouvements. On y associe fréquemment la notion d’hyperlaxité articulaire définie comme une rotation externe excessive (supérieure à 85° coude au corps).
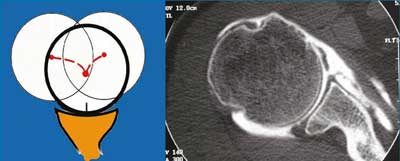
Sens de l’instabilité
correspond à la direction prise par la tête humérale par rapport à la glène lors d’une luxation. Elle peut-être :
Anatomopathologie
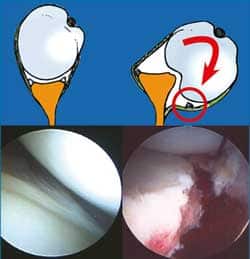
Lors d’une luxation antérieure, la tête humérale en se déboitant, va « arracher » le bourrelet à la partie antérieure de la glène (« déjantement du pneu » et emporter le point d’ancrage des ligaments gléno-huméraux. Cette lésion anatomique dite de « Bankart », est systématique (dès le premier épisode de luxation) et supprime « l’effet parapet » de la glène. Une fois l’épaule remise en place, en l’absence de cicatrisation, cette lésion du bourrelet va favoriser les récidives luxantes (instabilité).
Au fil des récidives, les lésions anatomiques s’accumulent et s’aggravent : arrachement circonférentiel du bourrelet, distension/rupture ligamentaire, fracture osseuse de la glène (=Bankart osseux), déformation de la tête humérale (encoche, enfoncement), désinsertion du biceps (SLAP), rupture de tendon de la coiffe, étirement du nerf circonflexe, compression du plexus brachial (gravissime)….
Indications
Un premier épisode d’instabilité n’est pas chirurgical, il doit être efficacement traité par une immobilisation dans une attelle pour au moins 3 semaines puis rééduqué pour espérer une cicatrisation correcte du bourrelet et des ligaments et ainsi éviter la récidive.
A l’inverse, l’indication opératoire sera habituellement posée dès le second épisode d’instabilité (témoin d’une absence de cicatrisation) pour éviter l’accumulation des lésions et la lourdeur des gestes de réparation qui en découleraient. L’intervention est d’autant plus justifiée que le patient est jeune et sportif.
Traitement chirurgical
Deux options chirurgicales sont possibles et à discuter en fonction du patient (âge, sexe, côté atteint, motivation, profession), du sport pratiqué (type, niveau et fréquence), de l’instabilité (type, direction, nombre d’épisode, ancienneté et mode de début), des lésions (osseuses, ligamentaires, tendineuses…) :
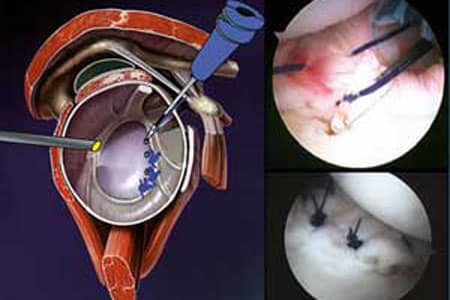
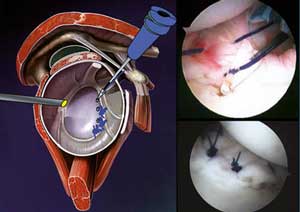
Technique par caméra : « Bankart arthroscopique »
’intervention consiste à stabiliser l’articulation en reconstruisant « le parapet » glénoïdien et en retendant les ligaments gléno-huméraux. Le but est de reconstruire l’anatomie d’origine en fonction du « jeu articulaire » observer par camera. Il faut deux abords de quelques millimètres : un postérieur pour la caméra et un antérieur par lequel sont introduits des ancres miniatures résorbables qui servent de point d’ancrage aux fils de suture du bourrelet. Quatre ancres (leur nombre dépend en fait de l’étendue des lésions) introduites dans l’os, le long de la glène, permettent habituellement de rechausser et suturer efficacement le « pneu à sa jante » et de retendre le « hamac » ligamentaire.
Cette technique, « moins stabilisante » que la suivante, est recommandée pour les patients les moins sportifs ou sportifs occasionnel sans geste d’armé contré, avec peu ou pas de lésions osseuses ou capsulaires et sans terrain d’hyperlaxité.
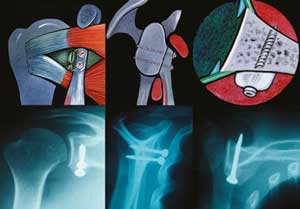
Technique à ciel ouvert : « Butée coracoïdienne de Latarjet »
Cette technique vient à modifier l’anatomie pour pallier aux lésions d’instabilité acquises (osseuses et/ou ligamentaires) et/ou déficiences d’origine (hyperlaxité). Elle consiste par un abord delto-pectoral, à prélever un fragment d’os (apophyse coracoïde) avec son ligament (acromio-coracoïdien) et son muscle (coraco-biceps) pour le positionner quelques centimètres plus bas, au ras de la glène en regard de la zone désinsérée du bourrelet. Le fragment osseux (fixé par 2 vis) fera office de barrage à la tête humérale (butée osseuse), le ligament permettra un renforcement des ligaments gléno-huméraux distendus (butée ligamentaire) et le muscle assurera un rôle dynamique en refoulant activement la tête humérale vers l’arrière lors des mouvements « luxants » d’armé du bras (butée musculaire). C’est ce triple verrouillage (osseux + ligamentaire + musculaire) qui en fait la technique de référence (« gold standard ») offrant les meilleurs résultats en termes de stabilité et reprise sportive de haut niveau.
Parfaitement maitrisée cette technique permet la reprise des sports dits à risque (handball, judo, boxe, ski nautique, rugby), y compris en compétition. A noter que chez les patients hyperlaxes, les tissus collagènes sont de moins bonne qualité et exposent à des cicatrices cutanées souvent larges malgré la réalisation d’un surjet intradermique.
Post-opératoire
Quelque soit la technique opératoire (bankart ou butée) l’hospitalisation est de 2 nuits, l’arrêt de travail de 3 mois. Le bras est placé dans une attelle coude au corps pour 6 semaines (4 en cas de butée), la rééducation est démarrée immédiatement dès le lendemain de l’opération au rythme de 3 fois/semaine habituellement pour 3 mois, le sport est autorisé à 6 mois (4 mois pour la butée).