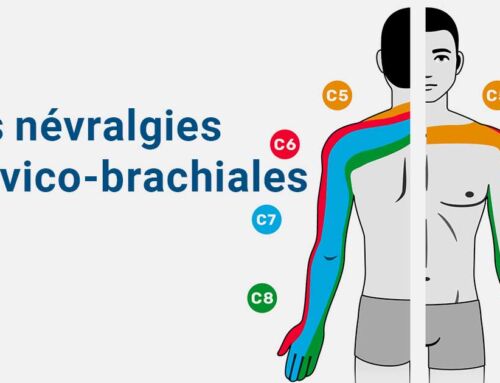
Qu’est-ce que l’ostéoporose ?
L’ostéoporose est la diminution de la densité osseuse de l’ensemble du squelette, ce qui engendre une fragilité osseuse et donc une augmentation du risque de fracture. Les causes de l’ostéoporose sont multiples et notamment liées à l’âge lors de la privation hormonale (ménopause chez la femme, l’andropause chez l’homme). Les autres causes sont la prise de corticoïdes au long cours, l’ostéoporose d’immobilisation et certaines maladies endocriniennes.
Diagnostic
L’ostéoporose est diagnostiquée par un examen d’imagerie appelé l’ostéodensitométrie qui mesure la densité osseuse sur 2 sites: le col du fémur et les vertèbres lombaires. Le résultat de cet examen est le T-score qui est l’écart entre la densité osseuse du patient et celle de l’adulte jeune. Un T-score < 1 correspond à une ostéopénie ; un T-score ≤2,5 correspond à une ostéoporose. Pour compléter le bilan, une prise de sang est prescrite à la recherche d’une cause secondaire d’ostéoporose.
Traitement
Le traitement spécifique de l’ostéoporose est prescrit par le médecin généraliste ou un rhumatologue selon des indications bien précises qui sont évaluées selon un score du risque fracturaire : le FRAX.
Des règles hygiéno-diététiques sont indiquées pour le traitement de tous les patients : en prévention de la déminéralisation osseuse, pour les patients avec une ostéopénie et pour les patients avec une ostéoporose même sévère. Ce sont des conseils alimentaires, une supplémentation vitamino-calcique lorsqu’elle est nécessaire, la limitation des toxiques, la pratique sportive et la prévention des chutes.
L’alimentation
Une alimentation équilibrée et diversifiée est bien évidemment recommandée mais à cela, il faut veiller à un apport suffisant en calcium, vitamine D, omégas 3 et 6 et protéines.
a – Le calcium
Le calcium est un élément utilisé dans de nombreuses fonctions vitales: c’est un neurotransmetteur, il participe au métabolisme hormonal, à la fonction musculaire, et est l’élément principal de la structure du squelette… En cas de déficit en calcium sanguin, le corps se sert dans la réserve de calcium osseux, à son détriment, ce qui engendre une fragilité osseuse.
Les apports calciques recommandés sont de 950 mg/j après 25 ans pour les hommes et les femmes (RNP, anses).
A supprimer chez la femme, avant 55 ans : 900mg/j, après 55 ans : 1200mg/j ; et chez l’homme : avant 65 ans : 900mg/j, après 65 ans : 1200mg/j.
Les apports calciques peuvent être évalués par des auto-questionnaires consultables sur le site grio.org.
Il est recommandé de privilégier les apports alimentaires en calcium plutôt qu’une supplémentation systématique qui n’est indiquée qu’en cas d’apports insuffisants.
Les aliments riches en calcium sont les fromages, les laitages, mais aussi certaines eaux minérales (Contrex®, Hépar®, Courmayeur®…), les graines et fruits secs, certains légumes comme les épinards, le chou vert, la roquette,… et certaines légumineuses comme les haricots rouges. Les boissons végétales sont naturellement pauvres en calcium. Enrichies, elles peuvent contenir autant de calcium que le lait mais celui-ci est moins bien absorbé.
b – La vitamine D
La vitamine D permet la fixation du calcium sur les os. La vitamine D est produite au niveau de la peau, sous l’effet des rayons du soleil (UV-B) mais les carences sont fréquentes. La deuxième source de vitamine D est l’alimentation : d’origine animale (poissons gras, abats (le foie notamment), œufs, fromage, beurre) et d’origine végétale (champignons, avocat, margarine (enrichie)). Les aliments peuvent être enrichis artificiellement en vitamine D comme certains yaourts, laits et huiles. L’apport quotidien recommandé en vitamine D est de 600 UI ou 15 microgrammes/jour pour un adulte.
La supplémentation préventive en vitamine D est systématique pour les sujets de plus de 65 ans. Dans les autres cas, un dosage sanguin est recommandé en cas d’ostéoporose ou de situation à risque d’ostéoporose.
c – Les omégas 3 et 6
Les omégas 3 et 6 jouent un rôle dans la minéralisation osseuse et sont apportés par certaines huiles (Huile de noix, huile de colza, huile de soja) et les poissons gras (saumon, maquereau, sardines, hareng, truite fumée). Une attention doit être portée au ratio oméga 3 sur oméga 6 car un excès d’oméga 6 par rapport aux omégas 3 aurait un effet pro-inflammatoire : éviter les sources excessives d’omégas 6 (ex : huiles de tournesol, …)
d – Les protéines
Un apport suffisant en protéines est nécessaire pour le bon fonctionnement du système musculo-squelettique et permet de diminuer les complications après fractures (notamment du col du fémur et des vertèbres). Il est important de veiller à un apport énergétique suffisant afin que l’utilisation des protéines ne soient pas détournés à des fins énergétiques.
Les toxiques
L’alcool, le tabac et l’excès de caféine auraient un impact négatif sur la minéralisation osseuse (caféine, tabac, alcool), le risque de chute (alcool) et le risque de non-consolidation des fractures (tabac).
L’activité physique
L’effet du sport sur la protection osseuse est lié à la mise en charge de l’os lui-même. Le sport participe aussi à la réduction du risque de chute en maintenant une bonne musculature. Les études ont démontré l’impact positif de la marche sur la minéralisation osseuse au niveau du col du fémur mais pas sur le restant du squelette. Les activités physiques avec impact (football, basket ball, sports de raquette…) et port de charge (musculation,…) aideraientt à maintenir une bonne densité osseuse de l’ensemble du squelette. Pour les patients atteints d’ostéoporose, le risque de fracture est augmenté avec la pratique de sports à impact élevé, les recommandations se portent vers des sports à plus faible impact (pilates, yoga, taï chi, marche, cyclisme,…).
La prévention des chutes
La prévention des chutes est très importante chez les personnes âgées et les patients ostéoporotiques: protection du domicile (tapis,…), éviter les sports à risque, traitement des troubles de la vue et de l’équilibre, traitement de la tension artérielle (prévention des hypotensions artérielles)…
Enfin…
Quel est le rôle du chirurgien-orthopédiste ?
Son rôle est un rôle sentinelle qui vise à dépister les patients présentant une fracture dite de fragilité (fracture de vertèbres, fracture du col du fémur, fracture du radius distal) à la suite d’un traumatisme à faible énergie et présentant des facteurs de risques (âge > 60 ans, ménopause, …)
Quel est le rôle de la diététicienne-nutritionniste?
Son rôle est :
- D’évaluer les ingestas du patient à la recherche de déficit ou d’inadéquation d’apports nutritionnels
- Et d’ajuster les apports nutritionnels pour garantir la couverture des besoins.
La personnalisation des mesures diététiques est une condition essentielle pour favoriser une meilleure adhésion du patient aux consignes diététiques.
L’hydratation du sportif, comment l’optimiser ?
L’hydratation et plus précisément l’hydratation lors de la pratique d’une activité physique reste encore à ce jour primordial. Sur le poids total d’un individu, celui-ci est constitué par prêt de 60% d’eau réparti en 2 secteurs (extra et intra cellulaire).
Les apports hydriques peuvent se faire de différentes manières, à savoir :
- Hydriques par l’ingestion d’eau
- Aliments
- Processus métabolique par des mécanismes hormonaux permettant la réabsorption d’eau au niveau rénal notamment à la suite de la sécrétion d’ADH (Hormone anti-diurétique)
Lors de la pratique de l’activité physique, le sportif perd de l’eau en permanence de différentes manières :
- Par voie respiratoire dépendant du débit ventilatoire et de l’hygrométrie de l’air
- Par voie cutanée, en particulier par la sueur permettant par la même occasion de refroidir le corps lors d’un effort. La sueur se constituant principalement d’eau, de sodium et de potassium
- Par les urines et les selles
Quel est l’impact de la déshydratation ?
Au niveau des performances physique, la sensation de soif correspond à 1% de la perte du poids corporel entrainement une baisse de la performance de près de 10%. Par ailleurs, les capacités d’endurances aérobie et anaérobie diminuent ainsi que la force musculaire.
En cas d’hydratation insuffisante, le risque de blessure peut se majorer.
Au niveau des performances cognitives, la déshydratation engendre un temps de réaction plus long et une diminution du pourcentage de réponse correct.
Face à l’impact de la déshydratation, il est important de lutter contre les effets néfastes d’un manque d’eau au quotidien, pendant l’effort, après l’effort.
Au quotidien :
Les besoins hydriques pour une personne sont de 1,5-3L par jour que l’on peut répartir sur toute la journée :
Pendant l’effort
Il est important de se poser 2 question :
- Combien de temps va durer mon effort ?
- Dans quelle condition je vais réaliser mon effort ?
Si l’effort est inférieur à 1 heure, l’eau simple suffit, au-delà, l’apport de glucide et de sel pour constituer une boisson d’effort efficace est primordial. Le taux de glucide pourra varier en fonction de la température ambiante. Plus il fera froid, plus l’apport sera important
Après l’effort
Il est essentiel d’évaluer ses pertes hydriques afin de déterminer la quantité d’eau à boir pour lutter contre la déshydratation post effort. Un moyen simple est de se peser après un effort et d’estimer le volume perdu que l’on compensera par 1,5 à 2 fois par de l’eau.
Il est important de privilégier les eaux bicarbonatées en post effort pour lutter contre l’acidose.
Quid des boissons énergétiques ?
Utiliser la pyramide sur la diapo avec les détails à côté, c’est tout à fait explicite :
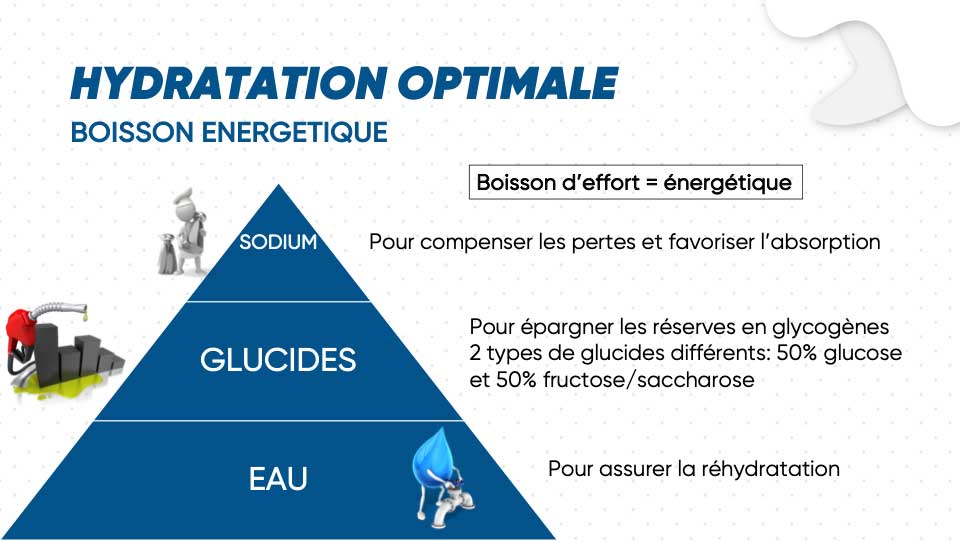
Concernant les autres boissons dites « énergisantes », elles sont trop concentrées en sucre avec un fort taux de caféine et favorisant un pH acide. De plus, elles contiennent souvent des colorants.
Ces boissons ne sont pas recommandés en post effort dans un but de récupération