La prothèse de hanche (PTH ou arthroplastie) trouve son intérêt quand le traitement médical n’est plus efficace contre la maladie arthrosique, rhumatismale ou nécrosante et également en cas de fracture du col du fémur.
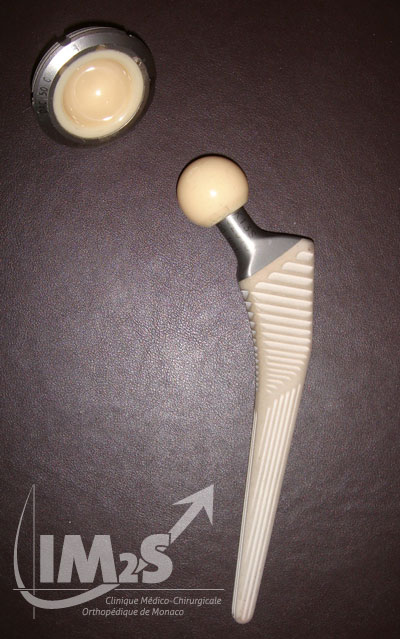
PTH avec implants cotyloidien et fémoral. A noter un couple de frottement Alumine-Alumine (en jaune)
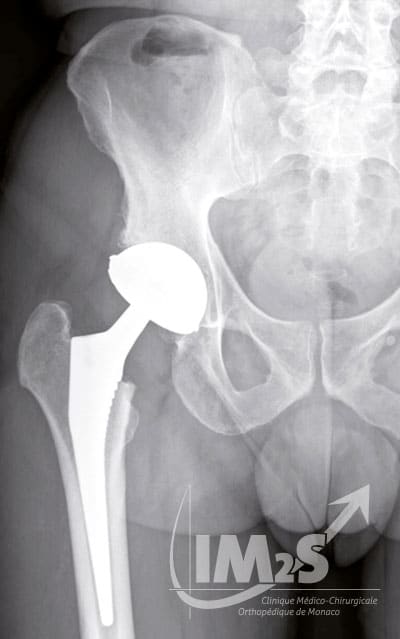
Radio de bassin avec PTH droite
La prothèse comprend 2 parties (ou implants) ; l’une, correspond à une sphère qui s’implante dans le fémur grâce à sa tige après avoir retirer la tête fémorale. (fig. 1) L’autre est une demi-sphère creuse qui se positionne dans la cavité cotyloïdienne du bassin (fig. 2). Chaque partie est formée d’une face qui va se fixer à l’os et d’une autre qui s’articule avec son homologue prothétique en s’emboîtant de manière micrométrique (surface de glissement).
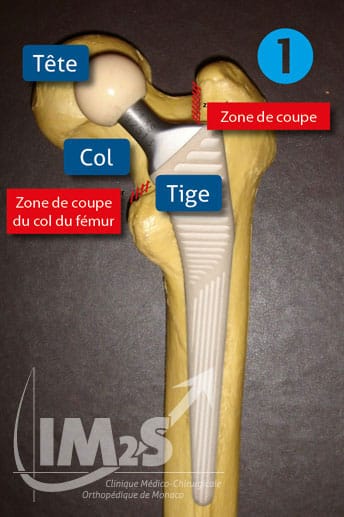
Implant fémoral en superposition sur le fémur. La tête et le col du fémur seront enlevés pour glisser la tige de l’implant à l’intérieur du fémur
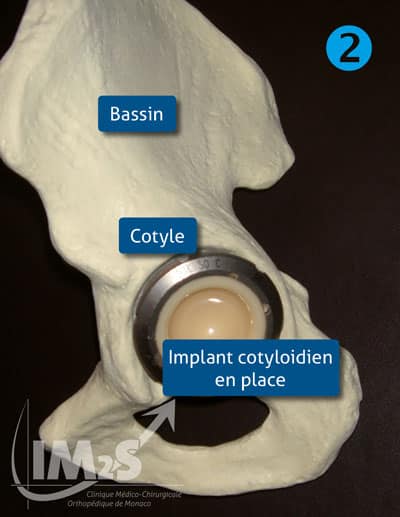
Implant cotyloidien dans la cavité cotyloidienne du bassin
La mobilité entre ces éléments reproduit le mouvement articulaire. Progressivement, elle va engendrer une usure des surfaces en contact. Les particules issues de cette usure vont provoquer des réactions inflammatoires elles-mêmes à l’origine d’une déperdition de l’os autour de la prothèse. L’amplification de ce phénomène peut conduire à la faillite de la fixation de l’implant dans l’os (descellement). Le taux d’usure des surfaces prothétiques est lié au matériel qui les compose, appelé couple de frottement, et, bien entendu, à l’intensité de l’utilisation de la prothèse.
Pendant de longues années, la sphère prothétique était en métal (chrome-cobalt) et s’articulait avec un composant en plastique (polyéthylène). Le polyéthylène accusait une usure importante ainsi qu’une déformation (fluage) après quelques années d’autant plus que l’arthroplastie était sollicitée. Actuellement de nouveaux couples de frottement son proposés pour réduire l’usure. Les couples céramique-céramique et le couple métal-métal sont plus volontiers utilisés chez des patients jeunes et actifs.
Par ailleurs, la résorbtion osseuse autour des prothèses descellées a initié la recherche d’implants conservant le plus possible le capital osseux lors de leur pose. Ces prothèses dîtes de resurfaçage ne remplacent que la surface articulaire sans réséquer la tête fémorale. En revanche, leur ancrage dépourvu de tige est plus difficile. Elles nécessitent donc une qualité et quantité d’os satisfaisantes.
Aujourd’hui ces prothèses sont en cours d’évaluation ; elles ne coupent pas les ponts à la mise en place d’une prothèse conventionnelle.
L’efficacité des PTH n’est plus à prouver avec un recul de plus d’un demi-siècle. Ceci autorise à proposer cette intervention à des patients de plus en plus jeunes dont la demande fonctionnelle est plus grande. Et l’activité sportive n’est désormais plus une contre-indication à l’arthroplastie. Cette activité doit rester adaptée à l’état ostéo-musculaire du patient ainsi qu’à son expérience dans la discipline.

PTH de « resurfaçage ». A noter que seul l’implant fémoral change par rapport à la PTH classique
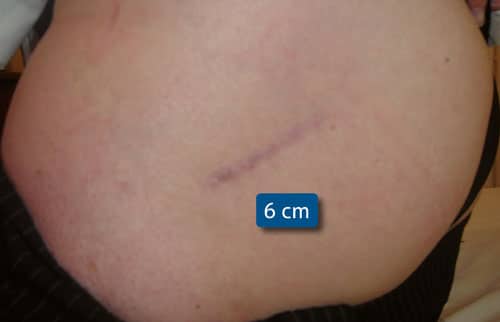
Cicatrice après une mise en place de PTH par abord « mini invasif »
Enfin, pour retrouver une fonction optimale, il faut minimiser l’agression chirurgicale en particulier musculaire. La hanche est une articulation profonde, entourée de muscles puissants dont l’approche chirurgicale s’est aussi modernisée. Elle peut être réalisée au travers d’incisions réduites qui ne sont que la partie apparente de l’abord chirurgical. Cette «chirurgie mini-invasive » (MIS pour les anglo-saxons) peu délétère tient tant du bon sens que de l’évolution naturelle de la médecine.
C’est la collaboration entre praticiens et industriels qui, en modifiant l’instrumentation, a permis d’accéder en profondeur au travers d’un espace plus étroit. En revanche, les prothèses utilisées restent identiques.
Les bénéfices escomptés pour les patients sont immédiats (moindre saignement, moindre douleur, mobilisation plus rapide) avec une hospitalisation plus courte, mais aussi à court terme avec une rééducation plus facile (parfois en évitant le centre de rééducation), une récupération rapide de l’autonomie et un retour à domicile accéléré.
Mais en aucun cas la chirurgie mini-invasive ne doit compromettre le bon positionnement de l’arthroplastie, garant essentiel de sa longévité.
C’est dans ce contexte que l’informatique (chirurgie assistée par ordinateur ou CAS) permettra dans un futur proche d’optimiser l’implantation prothétique tant dans sa précision que sa reproductibilité.
L’arthroplastie prothètique de hanche est déjà reconnue comme une intervention efficace et fiable. Ses résultats satisfaisants se sont améliorés toutes les décennies et elle continue de bénéficier d’évolutions technique (composants) et technologique (abords, CAS).
Son succès dépend avant tout de l’indication thérapeutique et d’une implantation parfaite.